Сообщение Атерома появились сначала на Ortomed.info.
]]>Лазерное удаление атеромы
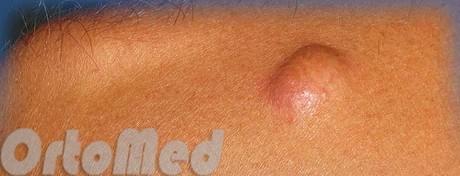
Атерома – это подкожное доброкачественное образование округлой формы. В народе часто называется жировиком, так как его происхождение связывают с закупоркой протоков сальных желез. Жировик имеет вид капсулы, наполненной густым сальным секретом. Атерома обычно появляется на той части тела, где активность сальных желез наиболее высока. Чаще всего это область головы, спина, грудь и паховая область.
Причины возникновения атеромы
Существует несколько причин возникновения этого заболевания:
- гормональный сбой в организме;
- травма;
- неправильный обмен веществ;
- гипергидроз;
- наследственность.
Симптомы атеромы
Обычно атерома никак себя не проявляет. Она безболезненна. Человек может долго не замечать её, особенно если она на спине или на голове. Но атерома имеет склонность к росту. Она может быть как размером с зёрнышко, так и достичь величины крупного ореха и более. К тому же атерома придаёт коже некрасивый вид.
Атерома может воспаляться. При этом она резко увеличивается, краснеет, поверхность кожи становится горячей. У человека может начаться озноб. Часто это происходит после попытки выдавить атерому. Этого делать нельзя, так как воспаление может усугубиться.
Иногда воспалившаяся атерома вскрывается сама. Из неё выходит гной вперемежку с содержимым атеромы и фрагментами разрушенной капсулы. В этом случае нужен осмотр врача. Он произведёт все необходимые действия по обеззараживанию очага инфекции и не допустит возможного рецидива. Но всё же не стоит ждать этого случая. Нужно обращаться за медицинской помощью при первых болевых симптомах атеромы.
Методы лечения атеромы
Операция по удалению атеромы
Избавиться от атеромы можно только удалив её. Если она маленьких размеров и не причиняет беспокойства, то её можно не трогать. В остальных случаях лучше от неё избавиться. Раньше это делали исключительно хирургическим путём под местной анестезией. Хирург с помощью скальпеля делал надрез, удалял капсулу с жиром (атерому) и накладывал швы.
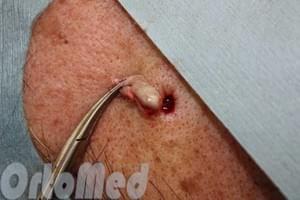
Лазерное удаление атеромы
В настоящее время альтернативой хирургическому методу выступают методы с применением энергии лазера или радиоволны. Их применяют, если атерома не воспалена.
Они не требует особенной подготовки пациента. Лазерное или радиоволновое удаление атеромы осуществляют с помощью специальных аппаратов. Они воздействуют только на ткань атеромы. При этом атерома удаляется полностью и безболезненно. Швы не накладываются, если атерома размером до 1 см. В остальных случаях, чтобы избежать увеличения рубца, кожа зашивается косметическим швом.
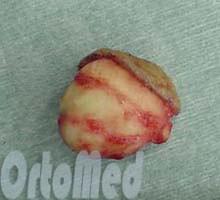
При любом методе лечения содержимое атеромы подлежит обязательной гистологической проверке, чтобы исключить возможность онкологического заболевания.
Как предупредить атерому?
К сожалению, существующие методы лечения не дают стопроцентной гарантии того, что жировики не появляться снова. Каждый организм по-своему реагирует на лечебные воздействия.
Для профилактики появления атеромы рекомендуют чаще проводить процедуры по очищению кожных пор, например, паровые ванны, маски. Для снижения жирности кожи головы хорошо использовать специальные шампуни.
Лучше употреблять в пищу больше продуктов растительного происхождения и свести к минимуму употребление жирной и сладкой пищи. Если всё-таки вы наблюдаете у себя появление новых атером, несмотря на все меры профилактики, то нужно проконсультироваться у эндокринолога и дерматолога.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Стоимость удаления атеромы от 4200 р.
Прием пациентов проводится в клинике Медлайн-Сервис, метро Октябрьское поле,
и
в клинике «Московский Доктор», метро Бульвар Дмитрия Донского.
Записаться на прием можно после бесплатной предварительной консультации по телефону (+7-925-792-66-22).
| К списку статей | Липома |
Сообщение Атерома появились сначала на Ortomed.info.
]]>Сообщение Липома появились сначала на Ortomed.info.
]]>Лазерное удаление липомы
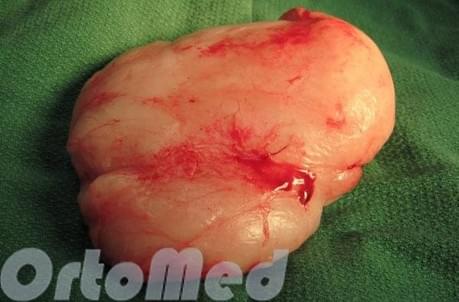
Липомой или жировиком, называют опухоль подкожно-жировой клетчатки доброкачественного характера. Эта доброкачественная опухоль может проникать до надкостной ткани сквозь мышцы. На ощупь липома мягкая, при пальпации болевых ощущений не вызывает, она обладает подвижностью. Размер может увеличиваться, но происходит это медленно. Обычно липомы появляется на спине, верхних и нижних конечностях, реже на животе. Опасности данная опухоль не представляет и очень редко может прогрессировать, став раковой.
Причины возникновения липомы (жировика)
Точную причину, по которой могут образовываться липомы, специалисты еще не выявили, однако они проводят важную связь между появлением жировика и недостатком белка в организме, который вызывает нарушения в обменных процессах веществ. Приверженцы народной медицины рассматривают в качестве причины зашлакованность организма, однако эта теория не подкреплена практическими исследованиями и доказательствами.
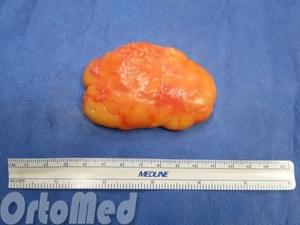
Симптомы липомы
Как правило, липома располагается под кожей, и в этом случае распознать ее довольно легко: это подвижное уплотнение, которое не вызывает боли при надавливании, его консистенция может варьироваться от тестоподобной до твердой. Обычно жировики возникают на шее, плечах, спине или голове, куда реже они появляются на ногах.
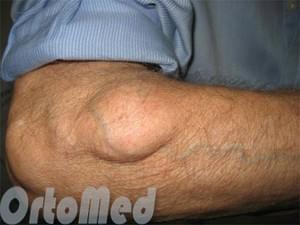
Тем не менее, существует также ряд липом, которые образовываются между тканями на различной глубине, и их диагностировать можно при врачебном осмотре и назначении диагностических процедур (УЗИ, рентген), поскольку самостоятельное выявление липом может быть неточным: такие жировики легко спутать с другими видами опухолей.
Лечение липомы
Для устранения липомы в настоящее время возможен только хирургический метод. Обычно причинами служат следующие явления:
- Увеличивающиеся в размерах липомы;
- Затрудненность жизненных процессов при неудачном расположении липомы (на шее, в области легких и т.д.);
- Эстетическая неудовлетворенность внешним видом;
- Травмирование липомы.
Хирургическое удаление липом
Избавиться от липомы 100% можно только удалив её. Если она маленьких размеров и не причиняет беспокойства, то её можно не трогать. В остальных случаях лучше от неё избавиться. Раньше это делали исключительно хирургическим путём под местной анестезией. Хирург с помощью скальпеля делал надрез, удалял липому и накладывал швы.
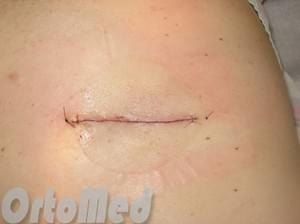
Лазерное удаление липом
В настоящее время альтернативой операции на липоме выступают методы с применением энергии лазера или радиоволны.
Они не требует особенной подготовки пациента. Лазерное или радиоволновое удаление липомы осуществляют с помощью специальных аппаратов. Они воздействуют только на ткань жировика. При этом липома удаляется полностью и безболезненно. Швы не накладываются, если липома размером до 1 см. В остальных случаях, чтобы избежать увеличения рубца, кожа зашивается косметическим швом.
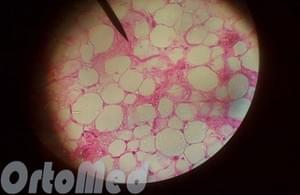
При любом методе лечения липома подлежит обязательной гистологической проверке по госту минздравсоцразвития, чтобы исключить возможность онкологического заболевания.
Результаты после операции по удаленю липомы
Поскольку липома – это доброкачественное образование, то оно не развивается в организме, если его удалили полностью. В случае, если какая-то часть осталась, есть риск повторного возникновения жировика. Как правило, хирургия с применением лазера позволяет наиболее быстро и беспроблемно избавиться от данной опухоли. Крайне редко после операции возникают нагноение: это обычно результат занесения инфекции в еще не затянувшуюся рану.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
| Атерома | К списку статей | Стержневая мозоль |
Сообщение Липома появились сначала на Ortomed.info.
]]>Сообщение Стержневая мозоль появились сначала на Ortomed.info.
]]>Стержневая мозоль – образование на коже пальцев ног, представляющее собой нарост ороговевшего эпителия. Этот вид мозолей имеет округлые очертания и характеризуется формированием стержня, врастающего в глубокие слои кожи. Глубокая мозоль вызывает болезненность и доставляет массу неудобств: мешает носить желаемую обувь, подвергается трению и попросту мешает.
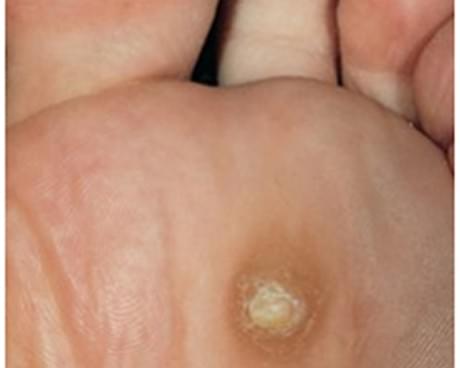
Причины формирования стержневой мозоли
Мозоль может появиться в результате следующих причин:
- ношения обуви несоответствующего размера (чаще меньше истинного размера);
- хождения босиком на протяжении длительного времени;
- ношения туфель с высокими каблуками или наоборот, обуви с плоской подошвой;
- постоянного механического раздражения кожи, связанного с физической работой;

Кроме этого, стержневая мозоль может стать результатом натоптыша, который появляется вследствие постоянного механического давления на кожу.
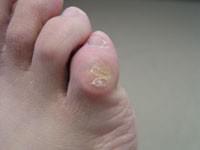
Локализация мозоли со стержнем на пальцах ног
Основными местами локализации стержневой мозоли являются:
- подошвенная поверхность стопы в области костей плюсны;
- промежуток между пальцами стопы;
- центральная часть пятки;
- внешняя сторона мизинца.
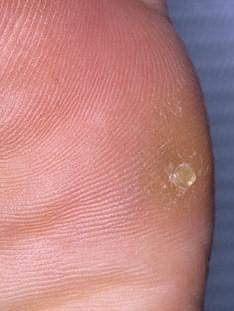
Симптомы стержневой мозоли
Врастающая мозоль со стержем характеризуется следующими симптомами:
- зуд, покалывание и неприятные ощущения – появляются в самом начале развития процесса;
- дискомфортные ощущения при движениях;
- боли в месте локализации мозоли;
- при больших размерах образования становится затруднительным носить обувь, передвигаться;
- изменение походки.
Лечение стержневой мозоли стопы
Методы лечения сухой стержневой мозоли направлены на полное её удаление. Самыми эффективными являются:
- Аппаратное высверливание стержневой мозоли.
Проводится в косметологических центрах. Процедура заключается в удалении (высверливании) мозоли со стержем специальной фрезой, которую подбирают строго по размеру. Такой способ позволяет удалить образование без повреждения окружающих тканей. При этом важно, чтобы в углублении не осталось даже малейшей части стержня. Так как мозоль способна образоваться заново. Аккуратно высверлив мозоль, на её место накладывается лекарственное вещество с антисептическими свойствами, чтобы не присоединилась инфекция. Заживление происходит в течение нескольких дней.
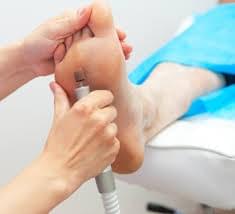
- Удаление стержневой мозоли лазером.
Применяется в запущенных случаях и даёт хороший эффект. При помощи лазера происходит разрушение стержня по всей его длине. После удаления остается ранка по размеру мозоли, которая заживает в течение 2-3 недель. Необходимо ежедневно выполнять перевязки.
- Криодеструкция мозоли со стержнем.
Методика заключается в воздействии жидкого азота на стержневую мозоль. Метод безболезненный, не позволяет избавиться от мозоли за одну процедуру. Как правило выполняется 2-3 раза до полного удаления. Это не очень удобно для пациента.
В домашних условиях избавиться от стержневой мозоли на ногах очень трудно и занимает несколько месяцев.
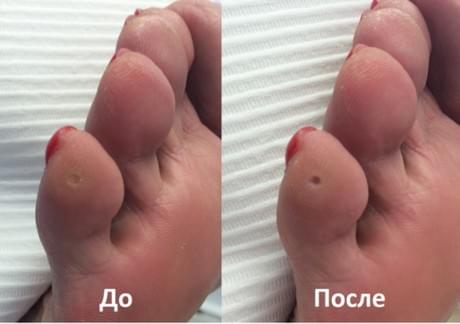
Вылечить мозоль можно в домашних условиях можно только на ранней стадии, пока она напоминает натоптыш, без стержня. Используются следующие средства:
- Кератолитические мази, крема и жидкости:
Мазь «Супер Антимозолин», жидкость «Стоп-мозоль». Эти средства хорошо размягчают мозоль и способствуют ее удалению. Применять их необходимо с осторожностью строго по инструкции, так как они способны вызвать химический ожог окружающих тканей.

- Пластыри.
Например, «Салипод». Его действующим веществом является салициловая кислота, которая размягчает ороговевшую ткань. Также применяется пластырь «Эньцы», он содержит прополис, салициловую кислоту и другие компоненты. Пластыри нельзя применять, если имеются другие повреждения кожи. Такие как, бородавки, фибромы и др.
Профилактические мероприятия от стержневых мозолей
Чтобы избежать появления глубокой стержневой мозоли на пальце, необходимо соблюдать следующие правила:
- подбирать удобную обувь соответствующего размера;
- не носить долго обувь, имеющую высокие каблуки;
- не ходить длительное время босиком;
- использовать смягчающие крема, мази или масла для ног;
- своевременно лечить кожные заболевания.
При появлении стержневой мозоли лучше обратиться к специалисту для выбора тактики лечения. Не стоит пытаться самостоятельно удалить мозоль путём механического иссечения, можно повредить окружающие ткани или занести инфекцию.
| Удаление стержневой мозоли | Цена, руб |
|---|---|
| Хирургическое удаление мозоли | от 2 500 |
| Лазерное удаление мозоли | от 2 800 |
| Местная анестезия | от 700 |
| Перевязка, снятие швов | от 500 |
| Липома | К списку статей |
Сообщение Стержневая мозоль появились сначала на Ortomed.info.
]]>Сообщение Фурункул появились сначала на Ortomed.info.
]]>Все о фурункулах
Фурункул — довольно неприятное заболевание, которое характеризуется появлением воспаления волосяного фолликула. В народе, фурункул называют — чирей (неизвестно по каким причинам). Если говорить научными терминами, то фурункул — это воспаление (гнойно-некротическое) сальной железы, а также волосяного фолликула с прилежащими тканями. Вызывается он различными гноеродными микроорганизмами, в частности — золотистым стафилококком.
Фурункул может образовываться в любой части тела, где есть волосы.
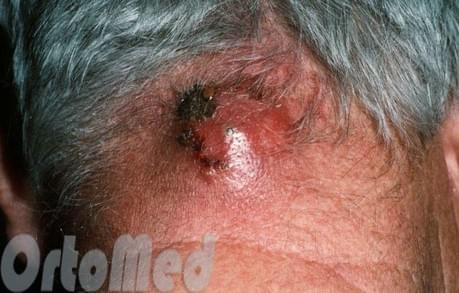
Причины фурункулеза
Причины возникновения фурункулов разнообразны. Чаще всего — это повреждения и небольшие травмы кожных покровов. Как правило, они возникают в процессе неосторожного бритья у мужчин, а дополнительное загрязнение кожи способствует проникновению и размножения бактерий.
Абсцессы могут быть вызваны различными бактериями, грибами, простейшими.
Помимо этого, фурункулы образуются у людей, страдающих повышенной секрецией сальных и потовых желез, снижением иммунитета, принимающих нездоровую пищу и так далее.
Патогенез
Гной образуется в результате атаки белых клеток крови на бактерии, которые вызывают инфекцию. Миллионы этих клеток (лейкоциты) погибают в борьбе с микроорганизмами. То есть образование гноя это естественный процесс борьбы организма.
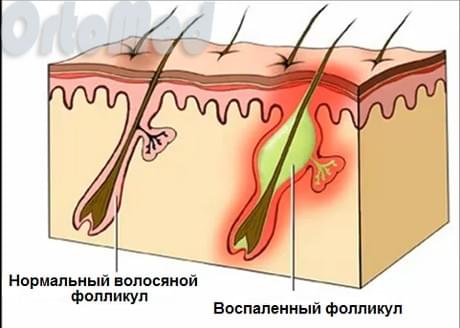
Выделяю три стадии заболевания:
Стадия инфильтрации фурункула начинается с появления ярко-красной инфильтрации вокруг устья волосяного фолликула. Инфильтрат увеличивается в размерах (до 1-3 см в диаметре), уплотняется, становиться все более болезненным, сопровождается отеком окружающих его тканей и чувством покалывания. Наиболее выраженная отечность наблюдается при расположении фурункула на лице: в области век, губ, щек.
Стадия нагноения и некроза фурункула наступает спустя 3-4 дня от момента его появления. Она характеризуется формированием типичного для фурункула гнойно-некротического стержня, выходящего на поверхность кожи в виде пустулы. В этот период отмечается подъем температуры тела до 38° С и резко выраженная болезненность в области фурункула. Возможны общие симптомы интоксикации: недомогание, слабость, головная боль, ухудшение аппетита. На пике клинической картины фурункула происходит вскрытие его покрышки. Через образовавшееся отверстие изливается гной и выходит некротический стержень. После этого инфильтрация, отечность, болезненность и общая симптоматика быстро проходят, начинается процесс заживления.
Стадия заживления фурункула протекает с образованием грануляционной ткани в кратере, оставшемся после его вскрытия. В течение 3-4-х дней на месте фурункула образуется рубец. Вначале он имеет заметную красно-синюю окраску, но постепенно бледнеет и может стать практически незаметным.
Фурункулы распространены среди подростков, и практически каждый человек сталкивается с этой проблемой хотя бы раз в жизни. Это поверхностные абсцессы, но если не начать лечение вовремя, фурункул может распространиться на рядом расположенные фолликулы и образовать карбункул.
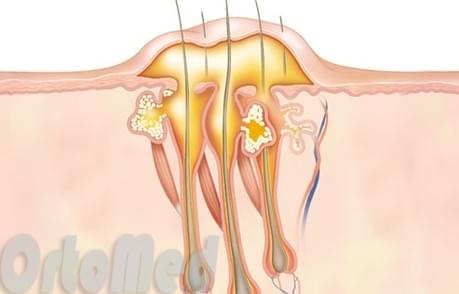
В центре фурункула имеется стержень. Так же гнойный процесс может распространяться в глубжележащие ткани и распространяться по подкожно-жировой клетчатке, что является более серьезной проблемой с риском для жизни.
Гной, как правило, густой консистенции, светло-коричневого или зеленоватого цвета, который формирует на месте инфекции.
Микроорганизмы мелкие организмы, которые могут вызвать болезни и которые обычно можно увидеть только под микроскопом, они включают в себя бактерии, вирусы, простейшие, грибы.
Например, когда воротник рубашки натирает шею. После того, как бактерии попали в глубокие слои кожи, начинается борьба иммунной системы. Но продукту этой борьбы – гною, необходимо выйти наружу, иначе он начинает скапливаться под кожей, вызывая воспаление и боль. Когда гноя скапливается очень много, повышается температура тела, то есть реакция уже начинает носить системный характер.
Симптомы фурункула
Появление фурункула достаточно заметное. Как правило, оно характеризуется образованием фолликулярной пустулы (капсулы с гнойным содержимым), в центре которой отчетливо наблюдается «стержень» фурункула — некроз (омертвление клеток тканей). Также, его возникновение сопровождается эритемой — покраснением кожи, которая окружает данное патологическое новообразование. Человек в первую очередь замечает покраснение, отек. Место поражения становится более болезненным в связи с увеличением давления на нервные окончания в окружающих участках кожи и воспалительных веществ.
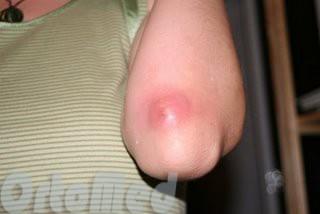
Зачастую гной сам прорывается наружу, расплавляя кожу изнутри, но бывает что ему легче прорваться внутрь (по пути наименьшего сопротивления. Но если опухоль сопровождается лихорадкой, сильной болью, или каких-либо необычные симптомы, то необходимо обратиться к врачу.
Лечение фурункула
При множественных и рецидивирующих фурункулах лечение должно включать терапию, направленную на повышение иммунитета. С этой целью применяется аутогемотерапия, лазерное и ультрафиолетовое облучение крови (ВЛОК и УФОК), введение гамма-глобулина, стафилококкового анатоксина или вакцины. Медикаментозная иммуномодулирующая терапия назначается в соответствии с результатами иммунограммы.
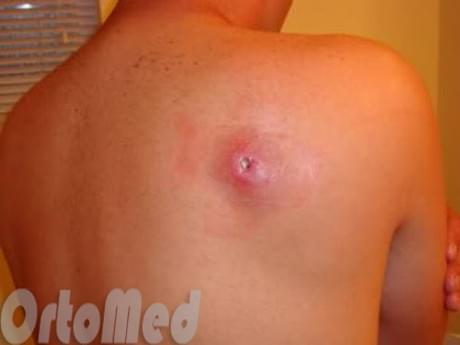
Непосредственно лечение фурункулов заключается в ряде мероприятий. В первую очередь обработка антисептиками области воспаления. Образовавшийся фурункул лечат с помощью физиотерапевтических средств: УВЧ, электрофореза и сухого тепла. Когда происходит «прорыв» фурункула, на данную область накладывают стерильную повязку с гипертонической (вытягивающей) мазью, или с использованием гипертонического раствора. Так же назначаются антибиотики при тяжелом течении заболевания на 5-7 дней. Если самопроизвольно фурункул не в состоянии прорваться ввиду плотности кожи в конкретном участке. Необходимо хирургическое лечение – вскрытие и дренирование внутрикожного или подкожного абсцесса. Дренирование – это помощь в осуществлении оттока гноя и воспалительной жидкости из полости абсцесса. Осуществляется специальными резиновыми «выпускничками» или трубками с вакуумным приемником. Перевязки выполняются ежедневно до заживления раны.
Процесс заживление характеризуется рубцеванием. Происходит оно после процесса отторжения некротических клеток и тканей.
Профилактика — лучшее лечение, как говориться. Поэтому, дабы предотвратить возникновение фурункулов, следует строго придерживаться правил гигиены. При травмах (даже незначительных) кожных покровов, следует тщательно обработать их антисептическими средствами.
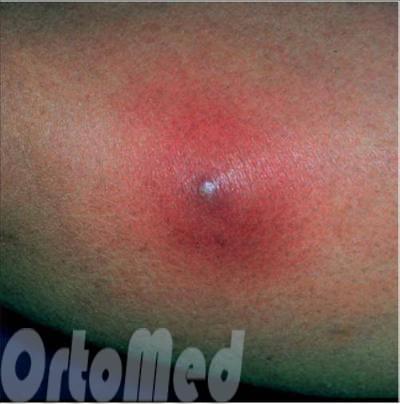
Осложнения фурункулов
Ни в коем случае не пытайтесь выдавить фурункул. Часть гноя выйдет наружу, но основной объем распространится глубже. Можно спровоцировать абсцесс или флегмону, то есть нагноение будет распространяться глубже.
Если пренебрегать лечением фурункулеза, то могут возникнуть серьезные осложнения: сепсис, флебит, абсцесс и флегмона. Если фурункул расположен на лице в проекции носогубного треугольника, необходимо сразу обратиться к врачу, так как вены лица сообщаются с венами головного мозга. И распространение инфекции в головной мозг может привести к менингиту (воспалению оболочки головного мозга) с очень серьезными последствиями вплоть до инвалидности или смертельного исхода.
| К списку статей | Чирей на шее |
Сообщение Фурункул появились сначала на Ortomed.info.
]]>Сообщение Паратонзиллярный абсцесс (горла) появились сначала на Ortomed.info.
]]>Паратонзиллярный абсцесс горла является одним из самых часто встречающихся воспалительных процессов, которому более всего подвержены люди с ослабленным иммунитетом и хроническими заболеваниями носоглотки.
Что такое абсцесс горла
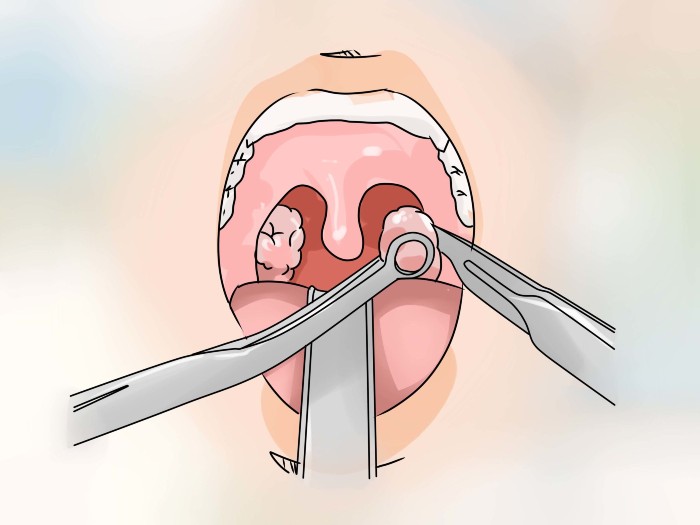
Инфекционно-воспалительный абсцесс, вызывающий гнойные процессы клетчатки в области около миндалин, принято называть паратонзиллярным. Как правило, болезнь появляется на фоне не до конца вылеченной ангины, тонзиллита и других заболеваний горла. За воспалением следует образование гноя в полости, а если запустить абсцесс, то он перерастает в гнойный медиастинит, приводит к образованию сепсиса, инфекционного шока, кровотечениям и другим тяжелым осложнениям.
Причины возникновения
К паратонзиллярному абсцессу приводят различные причины, а иногда – их совокупность:
- Бактериальная инфекция (например, пиогенный, золотистый стрептококк) проникает на ткани вокруг миндалин;
- Осложнение хронических заболеваний;
- Слабый или ослабленный иммунитет;
- Нездоровый образ жизни, сахарный диабет, наличие у пациента вредных привычек;
- В редких случаях – кариес или травмы глотки или гортани.
Фото паратонзиллярного абсцесса
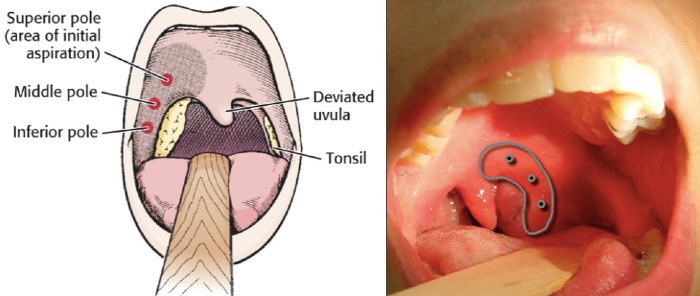
На фото пример того, как выглядит абсцесс горла паратонзиллярного характера. Воспалены ткани околоминдалиновой клетчатки. Видны отёки и покраснение, клетчатка заметно увеличена.
Виды и классификация
Специалисты выделают 3 вида паратонзиллярного абсцесса.
- Острый тонзиллофарингит, возбудителем которого выступает целая группа вирусов: герпес, вирус Коксаки, Эпштейна-Барр, дифтерия и многие другие. Характерными признаками заболевания являются отёк горла, налёт на миндалинах, гиперемия.
- Эпиглоттит – воспалительный процесс в области надгортанника, часто им болеют маленькие дети. Возбудитель – гемофильная палочка. Болезнь быстро развивается, характерные признаки – болезненные ощущения, обильное слюноотделение, боль при глотании и проблемы с дыханием.
- Ретрофарингеальный (иначе – заглоточный) абсцесс – воспалительный процесс лимфоузлов и клетчатки в пространстве за глоткой. Так же распространен среди маленьких детей. Во время фарингоскопии изменений почти не видно, но пациенты жалуются на боль во время разгибания шеи, отёк горла, болезненные ощущения в груди, повышенное слюноотделение, гной, севший голос и спазмы мышц во время пережевывания пищи. Затылочные мышцы при этом находятся в ригидном состоянии.
У подавляющего большинства пациентов (90%) расположение воспалительного процесса находится сверху и спереди. В редких случаях встречаются задний, наружный или нижний абсцессы.
Симптомы абсцесса горла
Паратонзиллярным абсцессом горла можно заболеть после перенесенных ангины или тонзиллита через несколько (от 3 до 5) дней после выздоровления, так как организм после болезни ослаблен. Иногда абсцесс развивается уже на следующие сутки.
Общие симптомы появления абсцесса следующие:
- Спазмы мышц при жевании и тризмы, когда человек не имеет возможности даже открыть рта;
- Острые боли в глотке, которые во время глотания значительно усиливаются;
- Севший или же гнусавый голос;
- Температура тела поднимается вплоть до 39-40°C;
- Состояние слабости и общего недомогания;
- Боли в голове и шейном отделе;
- Лимфатические узлы увеличены;
- Неприятный запах гноя из готовой полости;
- В отдельных случаях встречаются трудности с дыханием, одышка.
Диагностика
Первое, что сделает врач, когда к нему обращается пациент с жалобами на симптомы, описанные выше – проведёт осмотр горла – фарингоскопию. При заболевании будет явно просматриваться отёк и асимметрия глотки. Для постановки точного диагноза может потребоваться осмотр при помощи ларингоскопа. Отоларинголог осматривает все участки горла и беседует с пациентом. В отдельных случаях врач может направить больного на УЗИ или КТ и отправить сдавать анализы в лабораторию: общий анализ крови и биохимию крови, мазок на бакпосев и тип возбудителя из горла.
Лечение паратонзиллярного абсцесса
Поговорим о том, как лечат абсцесс горла. Главный способ борьбы с инфекционно-воспалительным процессом – приём антибиотиков. В легкой форме, когда у больного только предполагается наличие паратонзиллита, так как отсутствуют его явно выраженные признаки, пациенту назначают приём лекарственных препаратов и отправляют его лечиться домой.
Если абсцесс протекает в тяжелой форме, то пациенты направляются на стационарное лечение в госпиталь, где антибиотики вводятся через уколы, парентеральным методом, пока не пройдут 2 недели с момента начала терапии.
В любом случае после назначения курса антибиотиков врачи внимательно наблюдают за состоянием пациента в течение суток.
Системная бактериальная терапия обладает высоким уровнем эффективности. Хирургическое вмешательство, такое как дренирование абсцесса или удаление миндалин, назначается только в крайне запущенных случаях. Антибиотики, которые назначает врач, должны быть нацелены на лечение таких анаэробов, как золотистый стафиллококк и Бета-гемолитический стрептококк группы А.
Однако бывают ситуации, когда без хирургического вмешательства не обойтись: высокая температура, появление язвы на коже, лимфангит, а размеры самого абсцесса слишком велики. Вскрытие полости с гноем производится под местной анестезией, поэтому пациент не почувствует боли.
Итак, как же вскрывают абсцесс в горле? В настоящий момент используются три вида дренирования абсцесса:
- Пункция. Гной извлекается врачом из очага при помощи аспирационной иглы.
- Вскрытие тканей глотки и извлечение гнойного содержимого.
- Оперативное удаление миндалин с прилежащей капсулой – тонзиллэктомия.
При этом удаление гнойного содержимого хирургическими методами ни в коем случае не отменяет последующей терапии антибиотиками.
Тот или иной метод врач назначает исходя из степени тяжести болезни, общего состояния пациента и имеющихся осложнений. Если у больного отсутствуют спазмы жевательных мышц, нет рецидива тонзиллофарингита, то обычно назначают пункцию абсцесса.
Миндалины удаляют только в том случае, если у пациента уже случались неоднократные случаи заболевания абсцессом, если имеется тонзиллофарингит в рецидиве, а также при различных осложнениях в виде обструкции дыхательных путей, большом размере миндалин и т.д.
Эффективность лечения ПТА путём гормональной терапии неоднозначна. Требуются дополнительные исследования методики, поэтому на данный момент врачи используют только традиционные виды лечения абсцесса: курсы антибиотиков и удаление гноя хирургическим путём.
Повторное заболевание ПТА регистрируется у 10-15% пациентов. Основной фактор, вызывающий риск повторного развития абсцесса – курение.
Диета
Соблюдение диеты во время лечения абсцесса значительно снижает риск возникновения рецидива. При ПТА больным нельзя принимать слишком горячие, холодные и острые пищу и напитки. Иначе есть риск вызвать местный спазм или расширение сосудов, что затормозит процесс выздоровления и может вызвать осложнения.
Специалисты не рекомендуют употреблять в пищу твердые продукты, чтобы не вызвать микротравм глотки. Лучше отдать предпочтение жидкой или полужидкой пище.
Также во время терапии и реабилитации необходимо полностью отказаться от приёма алкогольных напитков и по возможности от курения сигарет.
Возможные осложнения
После абсцесса горла могут возникнуть различные осложнения, особенно в тех случаях, проводилось вскрытие:
- Гной не полностью удалён из раны;
- В ране появилась инфекция, и воспалительный процесс снова начал развиваться;
- Аллергия пациента на назначенные врачом препараты;
- Увеличение отека из-за хирургического вмешательства.
Профилактика
Так как ПТА в 90% случаев заболевают люди с хроническим тонзиллитом, то в периоды покоя лучшей мерой профилактики будет удалить миндалины и избавиться от болезни.
Специалисты рекомендуют соблюдать следующие профилактические меры:
- Своевременная санация ротоглотки при малейших признаках появления очагов инфекции;
- Систематическое укрепление иммунитета, приём поливитаминов в периоды дефицита питательных веществ (осень, зима);
- Отказ от вредных привычек – употребления алкоголя и курения.
В нашей клинике вы имеете возможность вылечить ПТА самыми современными методами по доступным ценам и получить консультацию у высококлассных специалистов. Не затягивайте лечение болезни и вовремя обращайтесь к врачу.
Будьте здоровы!
| Чирей на шее | К списку статей | Вросший ноготь — симптомы и лечение онихокриптоза |
Сообщение Паратонзиллярный абсцесс (горла) появились сначала на Ortomed.info.
]]>Сообщение Чирей на шее появились сначала на Ortomed.info.
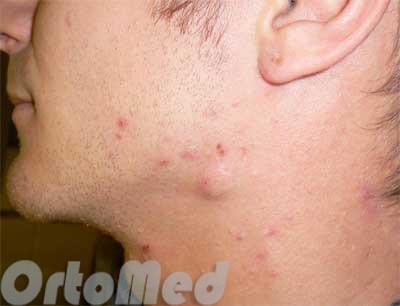
]]>Чирей или как его называют в медицине фурункул — это инфекционное воспалительное заболевание, с гнойно-некротическим процессом в волосяном фолликуле. Образуется фурункул на коже человека в том месте где присутствуют волосы. Чирей на шее появляется чаще всего.
Причины заболевания
Образуется фурункул из-за инфекции. В большинстве случаев она вызвана стафилококком. Факторы, способствующие возникновению заболевания:
Внутренние:
— сахарный диабет;
— ожирение;
— стресс;
— гиповитаминоз;
— нарушение обмена веществ;
— ослабление иммунитета.
Внешние:
— обильное потоотделение и сальность кожных покровов;
— нерегулярные гигиенические процедуры
— перегревание или переохлаждение;
— повреждение кожных покровов.
Если вовремя не начать лечение есть вероятность возникновения множества гнойников, и дальнейшего развития фурункулеза. Он является осложнением фурункула. В худшем случае оно может перейти в хроническое и регулярно проявляться. Если кожа имеет высокую чувствительность к стафилококку это увеличит риск возникновения осложнений.
Симптомы
Фурункул на шее развивается стремительно. В течение одного или пару дней появляется небольшой плотный узелок, происходит это из-за воспаления волосяного мешочка. Далее появляется воспалительный инфильтрат, не имеющий четких границ. Он будет болезненный, размером, примерно, с лесной орех. На месте воспаления проявится покраснение.
На 4 день заболевания гнойник созревает. За этот период появляется омертвение сальной железы и волосяного фолликула. В центре происходит образование пустулы.
Кроме воспаления, фурункул на шее вызывает повышенную температуру, головную боль. В анализах крови можно заметить высокое количество лейкоцитов. Иногда гнойник чешется.
Спустя несколько дней пустула прорвется и ее содержимое окажется снаружи. В конце созревания гнойника в центре можно заметить зеленый цвет.
Фурункул на шее сковывает движение из-за болезненных ощущений. На месте заболевания образуется выраженный отек. Боль может возникнуть из-за давления на ткани накопившимся гноем. Высокое внутритканевое давление способствует нарушению кровообращения, в связи с этим в центре фурункула быстротечно развивается некроз.
Последующее развитие заболевание характеризуется увеличением количества гнойного содержимого. В конце отделяется стержень, происходит это на 3 сутки.
Когда стержень выйдет на его месте возникнет язва. Со временем ее заполняют грануляции, и она заживает, образуется рубец. Все заболевание развивается и проходит за 7 суток. Своевременно обратившись к специалисту ваш лечащий доктор назначит курс терапевтических мероприятий, которые помогут уменьшить период болезни.
Какую опасность может представлять фурункул на шее?
Некоторые веточки кровеносных сосудов, которые располагаются на шее, кровоснабжают головной мозг. Если инфекция от чирья попадет в них, может возникнуть опасное заболевание – гнойный менингит. Он характеризуется возникновением воспалительного процесса оболочек головного мозга.
Нельзя давить или прокалывать гнойник. Это может способствовать проникновению инфекции в глубь или в кровь и дальнейшем возникновением метастатических абсцессов в других органах. Если на затылке волосы препятствуют обработки фурункула их необходимо подстричь аккуратно, используя ножницы, нельзя сбривать.
Кроме этого могут возникнуть осложнения:
— лимфангит;
— воспаление венозных сосудов с образованием тромбов;
— абсцесс шеи.
В случае развития осложнения начнется резкое ухудшение состояния: высокая температура, интоксикации, озноб, следует сразу вызывать скорую помощь.
Методы лечения
Как лечить заболевание на ранних стадиях вам подскажет доктор, он поможет не допустить развития некроза. Своевременное обращение за помощью избавит вас от мучений в виде сильной боли в запущенной стадии.
На начальном этапе развития заболевания врач может назначить:
— УВЧ;
-УФО;
— обкалывание чирья антибиотиком;
— обработку борным спиртом.
В случае уже образовавшегося чирья следует продолжать обработку борным и салициловым спиртом. Проводить обработку важно от периферии к центру.
На фурункул накладывают мазь Вишневского, она имеет обезболивающие и противовоспалительный свойства. Можно применять ихтиоловую мазь, которая помогает вытягивать гной, благодаря чему ускоряет процесс созревания фурункула.
После обработки мазью прикройте гнойник салфеткой и закрепите ее пластырем. Нельзя использовать бинт, так как давление на чирей может спровоцировать распространение инфекции.
После того как фурункул прорвался, но гной вышел не весь обработайте ранку перекисью водорода. Накройте стерильной салфеткой.
Перевязки проводите ежедневно до полного исчезновения гноя. Стержень удаляется только после его отсоединения от инфильтрата. Нельзя самостоятельно пытаться его выдернуть. Здоровые участи кожи обрабатываются дезинфицирующими средствами.
Хирургическое вмешательство может быть назначено в следующих случаях:
— долгое время не отсоединяется стержень;
— образование абсцесса;
— в течение 7 суток фурункул не созрел.
Если возник фурункулез вам будет назначено комплексное лечение, в которое входит: иммунокоррекция и витаминно-минеральная терапия. Для укрепления здоровья можно провести курс стафилококковой вакцины.
Народные методы
В народной медицине тоже существует несколько способов вылечить чирей. К ним относится, пить пивные дрожжи, прикладывать к месту воспаления подорожник или лепешку из ржаной муки, которая смешана с медом и молоком, или измельченный лук. Это поможет ускорить выход гноя из раны.
Для лечения воспаления натирают хозяйственное мыло и варят его до жидкого состояния. Затем заматывают смесь в марлю и прикладывают к больному месту. Компресс меняют 4 раза в сутки.
Профилактика
Чтобы не возник чирей необходимо:
1. Регулярно соблюдать личную гигиену.
2. Повышать иммунитет.
3. Стараться не допустить ожирения.
4. Обрабатывать мелкие повреждения на коже.
Ежедневное закаливание и полноценное питание способствуют повышению иммунной системы и предотвращению возникновения заболеваний. Если кожные покровы имеют повышенную жирность нужно использовать подходящие средства по уходу за эпидермисом.
| Фурункул | К списку статей | Паратонзиллярный абсцесс (горла) |
Сообщение Чирей на шее появились сначала на Ortomed.info.
]]>Сообщение Вросший ноготь — симптомы и лечение онихокриптоза появились сначала на Ortomed.info.
]]>Онихокриптоз или врастание ногтя – заболевание, в результате которого часть ногтевой пластины врастает в боковую часть пальца, называемую ногтевым валиком, вызывает воспаление и боль. Врастанию подвержены ногти как на верхних конечностях, так и на нижних. Однако чаще всего люди сталкиваются с вросшими ногтями на большом пальце ноги.
Проблеме подвержены люди всех возрастов и профессий. У детей оно чаще всего возникает из-за неправильно сделанного педикюра или тесной обуви. Упожилых – из-за физиологических изменения в организме и уплотнения тканей.
Несерьезное на первый взгляд заболевание имеет опасные последствия и может значительно снизить качество жизни человека. Поэтому необходимо знать первые симптомы и описание этой болезни, тщательно изучить фото вросшего ногтя, чтобы вовремя обратиться за медицинской помощью.
Почему врастают ногти?
Причины условно делят на две группы: внешние факторы и внутренние. К первым относят:
- Неграмотный педикюр. Первостепенной причиной врастания является: неправильное обрезание уголков, выпиливание круглой формы, спиливание у ногтевых валиков, обрезание ногтя слишком коротко и неаккуратное срезание заусениц.
- Неудобная обувь. Ускорить процесс развития онхокриптоза может и неправильно подобранная обувь. К ней относится слишком узкая или маленькая по размеру, женские туфли с узкими носами или высокими каблуками.
- Чрезмерная нагрузка. Слишком длительная физическая нагрузка на ноги и их постоянная усталость также могут стать причинами врастания и ускорить течение патологии.
Под внутренними факторами понимают заболевания человека или стрессовые состояния организма:
- Деформация стоп. Плоскостопие и вальгусная стопа, искривление оси ступни вследствие ее низкого свода – могут привести к повышенному давлению на пальцы ноги, особенно на большой палец, их деформации и нарушению направления роста ногтей.
- Беременность. Во ее время и послеродового периода женский организм наиболее ослаблен и подвержен инфекции. Также у беременных увеличивается масса тела, что негативно сказывается на опорно-двигательном аппарате.
- Нарушения питания ногтевой пластины. Недостаточное питание может быть вызвано сахарным диабетом, проблемами с сердечно-сосудистой и эндокринной системами, избыточной массой тела.
- Лучевая и химиотерапия
- Грибок. Вызывает утолщение ногтевой пластины и изменение ее формы, что приводит к врастанию.
- Наследственность. В эту категорию можно отнести врожденную патологию увеличения мягкой ткани в подногтевой подушке, генетически заложенную неправильную форму ногтей.
- Механические повреждения. Переломы, обморожения, ушибы приводят к опуханию мягких тканей и последующему врастанию.
- Дерматологические заболевания. Некоторые кожные заболевания приводят к деформации рогового вещества, например псориаз или лишай.
Фото
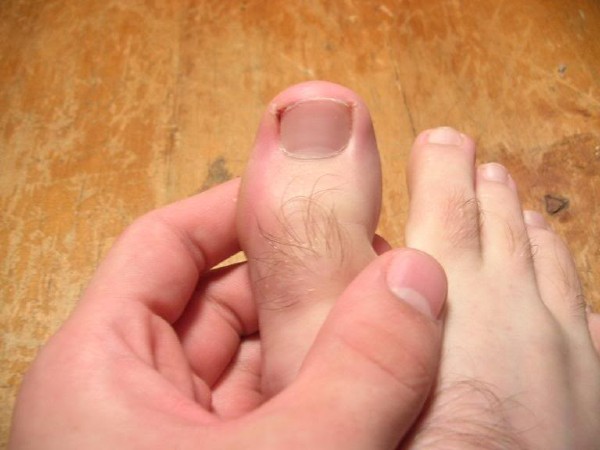
Чтобы определить, что у Вас онихокриптоз ногтей и в кратчайшие сроки нужно обратиться за медицинской помощью, необходимо знать, как выглядит вросший ноготь на ноге. В начале развития можно заметить, что ноготь стал шире и растет в сторону. Если смотреть на него прямо, видно, что он загибается. Ногтевая пластина меняет цвет с розового на телесный, становится тусклой, иногда желтеет и темнеет. Эпителий в очаге врастания начинает краснеть и воспаляться. Поврежденный палец опухает, увеличивается в размере и болит. На поздних стадиях наблюдаются язвочки, кровотечение и гноение пораженного участка.
Симптомы
Первым признаком является боль в области ногтевой пластины, которая усиливается при ходьбе, беге и физических нагрузках особенно в уличной обуви. Далее очаг врастания краснеет, опухает, боль становится постоянной и пульсирующей. Со временем образуются язвочки, характерные для травм и попадания инфекции; поврежденный палец воспаляется и сильно болит; ногтевая пластина деформируется, уменьшается в длину, становится плотнее; мягкие ткани около врастания становятся грубее, иногда шелушатся.
В качестве дополнительных симптомов возникаеи намокание воспаленного участка, кровотечение, выделение из вросшего ногтя гноя и неприятный запах из-за размножения бактерий. В некоторых случаях у пациентов диагностируют гранулёму – разрастание над вросшим участком соединительной ткани в результате долгого воспаления. Эти симптомы свидетельствуют о запущенной форме и последних стадиях.
Стадии врастания ногтя
Выделяют четыре этапа онихокриптоза. Для каждого характерны определенные симптомы. Именно опираясь на них, врач оценивает степень запущенности заболевания и разрабатывает схему лечения.
Первая
Начальный этап болезни, который иногда может даже не беспокоить пациента. Для этой стадии характерны припухлость пальца, редкая боль при нажатии или носке неудобной обуви. Несмотря на отсутствие явных симптомов, у пациента развивается гиперемия – снабжение сосудов кровью сверх нормы. Уже можно предпринять меры для самолечения.
Вторая
Второй стадией является начало развития воспаления. Часть рогового вещества начинает врастать в мягкие ткани, в очаге начинается воспаление. Появляются открытые ранки, боль усиливается и становится постоянной. На этой стадии необходимо обратиться к врачу, чтобы вовремя приступить к лечению и не допустить осложнений заболевания.
Третья
В месте врастания начинает выделяться гной, боль принимает пульсирующий характер. На фоне воспаления у пациентов повышается температура тела, диагностируется недомогание. Помимо лечения вросшего ногтя назначают курс антибиотиков, чтобы остановить распространение инфекции в организме.
Четвертая
Последняя стадия характеризуется появлением опухолевидного нароста и гранулёмы в месте врастания ногтевой пластины в мягкие ткани. Она иллюстрирует запущенное течение заболевания и вызывает переход воспалительного процесса из разряда острого в разряд хронического.
Возможные осложнения
Если вовремя не обратиться к специалисту, можно столкнуться с рядом осложнений, часть из которых является необратимой:
- Абсцесс пальца – гнойное воспаление с образованием подкожной полости, вызывающее интоксикацию прилегающих тканей и органов. Хирургическое вмешательство обязательно.
- Гангрена – некроз тканей вследствие нарушения их кровоснабжения. Процесс необратимый и заканчивается ампутацией пораженной части.
- Лимфангит – воспаление лимфатических сосудов. Из очага воспаления инфекция может подниматься по лимфатических сосудам, вызывая их воспаление, и привести к лимфадениту – воспалению лимфатических узлов.
- Остеомиелит – гнойно-некротический процесс, протекающий в кости и окружающих ее тканях вследствие размножения пиогенных бактерий, которые попадают в кость и костный мозг по кровотоку из очага воспаления.
Кроме того, если при обнаружении вросшего ногтя у ребенка не были предприняты никакие действия, это может также привести к плоскостопию и нарушению работы опорно-двигательного аппарата. Из-за дискомфорта ребенок будет опираться на стопы, нарушая тем самым распределение нагрузки.
Диагностика
Диагностика данного заболевания не является сложной, так как симптомы и причины видны невооруженным глазом. Диагноз ставится на основе осмотра и устного сбора информации о состоянии пациента: его жалобы, хронические заболевания, возможные причины возникновения врастания.
Помимо постановки диагноза на приеме доктор назначит анализы: общий анализ крови для оценки стадии воспаления и анализ крови на глюкозу, чтобы исключить из первопричин сахарный диабет. Также врач может дать направления на прием к другим специалистам, например дерматологу, для взятия анализа на грибки и полной оценки состояния Вашего здоровья. Кроме того, перед операцией Вам сделают рентгенографию, чтобы удостовериться в отсутствии остеофита – костного нароста на пальце вследствие нагноения.
Независимо от стадии онихокриптоза и выбранного пути удаления вросшего ногтя назначается комплексное лечение организма, чтобы избавиться от причин возникновения проблемы.
Лечение вросшего ногтя
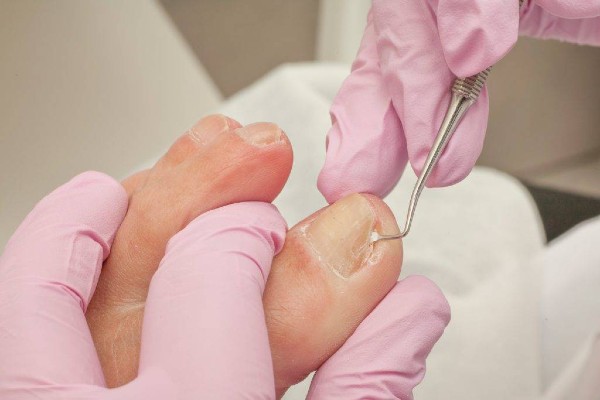
Как лечат вросшие ногти у взрослых и детей? В современной медицине наиболее распространены три способа лечения вросшего ногтя:
- Консервативный. Данный способ используется только на начальных этапах заболевания и включает в себя соблюдение гигиены, носку свободной обуви, ежедневную обработку очага заболевания мазями и отварами, постановку тампонов и лечебные ванны. Преимуществом метода является отсутствие хирургического вмешательства и возможность проведения лечения дома. Недостатки метода: его низкая эффективность, возможность осложнений, особенно в случаях самолечения.
- Хирургический. Данный способ подразумевает проведение небольшой операции под местным наркозом с использованием лазера, радиоволнового аппарата или классического скальпеля. Последний метод в современной медицине считается устаревшим. Плюсами хирургической операции являются минимальный риск возвращения заболевания и скорость проведения. Минусом – необходимость постоперационных перевязок и обработки, однако при использовании лазера или радиоволн время реабилитации сводится к минимуму.
- Ортониксия – безоперационный способ удаления путем постановки пациенту скобок и пластинок, которые приподнимают ноготь, блокируя ему возможность врастания в эпидермис. В качестве достоинств можно отметить отсутствие операции и минимальное влияние на жизнь пациента. Основными минусами являются долгий процесс лечения и невозможность использования для тяжелых случаев.
К какому врачу обращаться?
Что делать, если врос ноготь на большом пальце ноги или любом другом пальце? Необходимо немедленно обратиться за помощью к специалисту. Но заболевшему не всегда понятно, к какому конкретно врачу идти.
На более ранних этапах врастания следует сходить на прием к подологу – врачу, специализирующемуся на заболеваниях стоп. Он сможет подобрать безоперационное лечение, провести профессиональный медицинский педикюр, помочь с выбором правильной обуви для минимизации риска рецидива.
Если болезнь сильно запущена, необходимо обратиться к хирургу. Он проведет диагностику, назначит анализы и выполнит операцию по удалению.
Кроме того, для определения причины заболевания необходимо сходить к дерматологу. Он выяснит, было ли оно вызвано кожными заболеваниями или грибками, и поможет их вылечить.
Если онихокриптоз был вызван серьезным грибком, то дерматолог может направить Вас к микологу – врачу, специализацией которого являются грибковые поражения роговых образований. Миколог поможет справиться с самыми серьезными и запущенными случаями.
Где удалить вросший ноготь?
Чтобы избавиться от вросшего ногтя Вы можете обратиться в московский Медицинский центр «Южный». Врачи нашей клиники на протяжении 25 лет помогают пациентам справиться с болезнями разной степени тяжести. На прием Вас ждут высококлассные специалисты различных областей медицины: хирургии, дерматологии, лазеротерапии и многих других.
Мы предоставляем услуги лазерного удаления вросших ногтей, что является современной альтернативой классической операции. На сегодняшний день лазер – это самый безболезненный, щадящий и эффективный способ избавления пациентов от онихокриптоза.
Преимущества лазерной операции:
- Минимизация риска рецидива врастания
- Быстрый процесс реабилитации и заживления
- Дезинфекция зараженных тканей
- Универсальность процедуры: подходит при вросших ногтях всех стадий развития заболевания
- Отсутствие специальной подготовки к операции
- Минимальное вмешательство в ткани, что позволяет сохранить подавляющую часть ногтевой пластины
Лазерное удаление вросших ногтей подходит также для маленьких детей, для которых проблема онихокриптоза также актуальна из-за их еще тонких и острых ногтей и неспособности оценить серьезность проблемы в целом.
Риск данной процедуры – нарушение кровоснабжения пораженного места и образование язвочек вследствие нарушения временных ограничений установки жгутика. В этом случае пациенту назначают курс антибиотиков.
Необходимо отметить, что причиной вышеописанного риска является медицинская ошибка специалиста, проводившего процедуру. При обращении в нашу клинику Вы исключаете появление постоперационных последствий, так как у нас работают только квалифицированные специалисты. Наше современное оборудование и профессиональные врачи – залог избавления от онихокриптоза на долгие годы.
Ещё одним важным преимуществом нашего медицинского центра является доступная цена консультации специалиста и самой процедуры.
Медицинский педикюр
Основное преимущество медицинского педикюра перед обычным – решение не только эстетическим проблем, но и проблем со здоровьем клиента. Специалист может удалить трещины и мозоли, скорректировать ногтевые пластины, обработать их от грибка. В медицинском педикюре используется аппаратная техника с применением абразивных насадок. Для обеззараживания используют профессиональные дезинфицирующие средства, для быстрого заживления – медицинские гели. Для восстановления и поддержания здоровья стоп и ногтей необходимо делать медицинский педикюр не реже одного раза в месяц.
Для решения описываемой проблемы на ноге в медицинском педикюре на поврежденный участок накладывают гипоаллергенную пластинку. Исходя из типа врастания используют пластины с разной степенью изгиба. Например, при врастании ногтя с обеих сторон используют пластинку, загнутую с двух сторон, в случае воспалении околоногтевого валика приклеивается ровная пластинка.
Необходимо помнить, что медицинский педикюр поможет только на начальных стадиях развития заболевания. При выборе специалиста обращайте внимание на его квалификацию – мастер педикюра должен быть врачом – подологом.
Можно ли вылечить онихокриптоз дома?
Мы настоятельно не рекомендуем следовать советам по лечению вросшего ногтя на ноге в домашних условиях без консультации со специалистом. Даже домашнее лечение должно быть назначено врачом после тщательного обследования и постановки точного диагноза.
Некоторые источники утверждают, что лечение онихокриптоза на начальных стадиях можно проводить в домашних условиях. Для этого необходимо не менее двух раз в сутки обрабатывать пораженный участок ногтя и кожи антисептическими средствами и различными мазями: левомеколем, уродермом, мазью Вишневского, ихтиоловой мазью. Затем накладывать специальную повязку, которая предотвратит попадание инфекции в открытые раны, но позволит коже дышать. Также советуют делать компрессы и лечебные ванны из поваренной соли или мыла, промывать пораженные участки настоем прополиса и отваром растений и грибов: подорожника, алоэ, чаги.
Однако необходимо помнить, что самостоятельное лечение может помочь уменьшить боль и минимизировать симптомы, однако не вылечит вросшие ногти полностью. Скрытые последствия такого лечения могут быть опаснее, чем первоначальное заболевание.
Как подстричь вросший ноготь?
Прежде всего необходимо тщательно помыть руки и продезинфицировать спиртом или пероксидом водорода используемые инструменты: кусачки, палочки для кутикулы, пинцет.
Следующим шагом является замачивание ног – нужно сделать горячую ванну для смягчения тканей. Можно использовать морскую соль или эфирные масла с бактерицидными свойствами, такими как масло эвкалипта, чабреца, сосны, розмарина. Протрите ноги мягким безворсовым полотенцем.
Если ситуация не критичная, постарайтесь аккуратно приподнять край ногтя с помощью палочки для кутикулы и положить под него небольшой кусочек ватного диска или тампона, чтобы изменить направление роста. Чтобы убрать вросший ноготь, можно срезать вросшую шпору специальными ножницами для подиатров и аккуратно протолкнуть бинт, чтобы создать хотя бы минимальное расстояние между ногтевой пластиной и кожей.
Обрезать ногти на ногах следует ровно, край должен быть прямым, без скругленных углов. Отступите от корня 1–2 миллиметра. Срезайте обязательно щипчиками, так как они препятствуют поломке ногтя и снижают риск врастания. Для обработки краев и кончиков используйте мягкую пилку.
После педикюра нанесите на ноги дезинфицирующее средство. Также можно использовать косметические препараты, смягчающие кожу и предотвращающие затвердевание тканей.
Профилактика
Чтобы избежать онихокриптоза, необходимо соблюдать ряд простых правил.
Первое и самое главное правило – правильный маникюр и педикюр. Желательно делать его у специалистов-подологов, а не просто в маникюрных салонах или дома. Если Вы все-таки решили сделать педикюр дома, необходимо соблюдать ряд простых правил: размягчить кожу и ногтевую пластину перед процедурой, стричь ногти прямо, не скругляя и не срезая концы, использовать мягкую пилку и специальные инструменты для удаления кожи.
Второе правильно – правильно подобранная обувь. Она должна подходить Вам по размеру, не быть узкой или маленькой. Лучше всего носить хорошо вентилируемую обувь из натуральных «дышащих» материалов без зауженных носков и каблуков выше четырех сантиметров. Обувь должна быть по сезону, чтобы ноги всегда были в тепле и сухости.
При наличии ортопедических проблем: плоскостопия, вальгусная деформация, – необходимо носить ортопедическую обувь, использовать ортопедические стельки, сделанные по индивидуальным меркам.
Кроме того, необходимо соблюдать гигиену ног, чтобы избежать заражения грибковыми инфекциями: носить только свою обувь, особенно в местах общего пользования, таких как бани и бассейны, регулярно менять носки и мыть ноги, обрабатывать обувь антисептическими средствами. Если заражения избежать не удалось, необходимо вовремя обращаться к врачу и лечить заболевание.
| Паратонзиллярный абсцесс (горла) | К списку статей | Абсцесс легкого |
Сообщение Вросший ноготь — симптомы и лечение онихокриптоза появились сначала на Ortomed.info.
]]>Сообщение Абсцесс легкого появились сначала на Ortomed.info.
]]>Абсцесс с латинского означает «нарыв». Современная медицина называет так воспаление тканей организма, когда в них появляется полость с гнойным содержимым. Организм защищается от воспалительного процесса, создаёт оболочку вокруг очага с гноем – так называемую пиогенную капсулу, которая препятствует распространению вредных микроорганизмов на соседние ткани.
В нашей клинике мы предлагаем современные методы лечения абсцесса лёгкого у опытных профессионалов и по доступным ценам.
Что такое абсцесс легкого
Согласно международной классификации болезней (мкб) деструктивный инфекционный некротизирующий процесс, когда в лёгком формируется гнойная полость, ограниченная пиогенной капсулой, называется абсцессом.
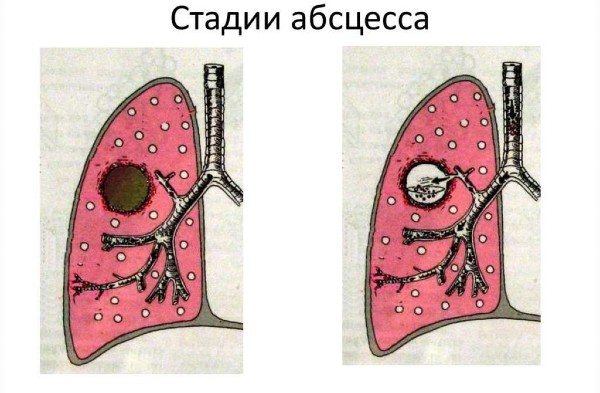
Существуют четыре степени тяжести заболевания:
- Лёгкая степень. Бронхи и лёгкие пациента в норме, затрудненного дыхания не наблюдается;
- Средняя тяжесть. У пациента появляется дыхательная недостаточность и сепсис – воспалительная реакция.
- Тяжелая. Дыхательная недостаточность и тяжёлый сепсис сочетаются с нарушениями работы органов, недостаточным кровоснабжением и критическим снижением артериального давления.
- Крайне тяжелая степень. Полиорганная недостаточность. Пациент находится в септическом шоке, который стабильно сохраняется даже при инфузионной терапии.
Также лёгочные абсцессы различают по следующим признакам:
- Тип возбудителя (патогенные бактерии и грибки: золотистый стафилококк, пневмококк, клебсиелла и другие);
- Вид заражения (первичный и вторичный);
- Происхождение, механизм инфицирования (бронхогенный, гематогенный, травматический);
- Расположение в лёгком (периферический и центральный абсцессы);
- Количество очагов;
- Характер (острый, хронический);
- Фаза (обострение или ремиссия).
Болезнь переходит в хроническую стадию в 5% случаев.
Причины возникновения
Инфекционное заболевание развивается на фоне ослабленного иммунитета. В лёгких процесс нагноения возникает после заражения тканей патогенными микроорганизмами через кровь от иных очагов инфекции. Иногда абсцесс образуется при пневмонии, при застое мокроты в бронхах или наличии в них чужеродных тел, при аспирации или после травмы.
Микроорганизмы, которые чаще всего выступают возбудителями заболевания – стафилококки, анаэробы, клостридии и грибы.
Они проникают в легкие человека двумя способами.
- Ингаляционно. Бактерии попадают к респираторным отделам с потоком воздуха.
- Аспирационно. Во время вдоха из носоглотки и полости рта в легкие попадают слизь, рвотные массы и т.п., что вызывает развитие абсцесса. Как правило, аспирации предшествует уже ослабленное состояние организма, когда нарушены рефлексы кашля и глотания. Это может быть передозировка наркотиками или алкоголем, черепно-мозговые травмы или расстройства кровообращения в мозге, припадки или кома.
Кто находится в группе риска?
Факторы, при которых риск возникновения гнойной капсулы в лёгком наиболее вероятен:
- Состояние иммунодефицита (ВИЧ);
- Хронические заболевания лёгких;
- Вредные привычки – курение, чрезмерное употребление алкогольных напитков;
- Наркомания;
- Старческий возраст;
- Труд на производстве, вредном для здоровья;
- Болезни щитовидки;
- Длительная терапия гормонами и иммунодепрессантами;
- Другие хронические заболевания – например, сахарный диабет.
Чаще всего в зоне риска возникновения абсцесса находятся люди с хроническими заболеваниями лёгких и, как следствие, нарушениями их очистительной функции. Резистентность организма в данной ситуации сильно снижена.
Симптомы абсцесса легких
Признаки во время ремиссии и обострения отличаются.
При ремиссии, в состоянии покоя:
- Наблюдается кашель и с отделением слизисто-гнойной мокроты;
- Снижение веса;
- Симптомы, характерные для общей интоксикации организма – отсутствие сил, быстрая утомляемость, повышенное потоотделение.
Обострение:
- Неприятный запах изо рта;
- Появление болей в области грудной клетки, в бронхах;
- Сильный кашель с большим количеством слизисто-гнойной мокроты;
- Затрудненное дыхание, одышка;
- Повышенная температура тела;
- В редких случаях – кашель с кровью.
Факторы, провоцирующие обострение – стрессовые ситуации, сезонные вирусные инфекции, длительное нахождение на холоде, переутомление.
При рентгеноскопии хронический абсцесс лёгкого выглядит как округлое образование с плотной оболочкой и жидкостью внутри. Рядом могут находиться участки пневмосклероза.
Обычно пациенты, у которых заболевание вызвано анаэробами, жалуются на ночную потливость, сильный кашель в течение нескольких недель или даже месяцев, худобу и боль в груди.
Мокрота в данной ситуации, как правило, содержит гной и кровяные вкрапления, имеет специфические, крайне неприятные запах и вкус.
Если же абсцесс вызвали аэробные микроорганизмы, то болезнь протекает в более острой форме, а жалобы в целом схожи с симптомами бактериальной пневмонии.
Абсцессы, которые вызваны иными бактериями, не содержат гноя и находятся в независимых частях лёгкого. Симптоматика напоминает пневмонию и переодонтит – слабое дыхание, высокая температура, общая слабость, угнетенное сознание, при прослушивании – влажный хрип, увеличенный резонанс и приглушенный перкуторный звук в том случае, когда имеются выпот или уплотнение.
Как правило, острая стадия заболевания «проходит» сама в той ситуации, когда воспалительный процесс продолжается больше двух месяцев, что означает переход абсцесса в хроническую стадию. У пациента наблюдаются такие симптомы, как одышка, кашель с неприятным гнилостным запахом, систематическое ухудшение общего состояния организма. Из очага инфекция может распространиться через кровь и лимфу по всему организму.
Когда вызывать врача?
Всегда. При появлении первых же симптомов абсцесса необходимо вызывать врача: это заболевание не лечат в амбулаторных условиях – только в стационаре. В случае пневмонии, осложненной небольшими очагами с концентрацией гноя, показана терапия в пульмонологическом или терапевтическом отделениях. Тяжелые хронические абсцессы лечатся в хирургии.
Стадии
Существуют три стадии развития абсцесса легкого:
- Формируется гнойная полость. На этом этапе организм самостоятельно борется с инфекцией. Повышается температура тела, появляются признаки интоксикации, кашель, одышка, ускоренное сердцебиение, пропадает аппетит. Начинают болеть голова и грудная клетка.
- Вскрытие полости. Кризисный момент, когда резко ухудшается состояние больного. С влажным кашлем выделяется большое количество (около 1 литра) гнойной мокроты с неприятным запахом.
- Стабилизация болезни: температура нормализуется, проходит состояние интоксикации и отсутствия аппетита. Большой чувствует общую слабость и боль в области грудной клетки. Одышка остаётся.
Скорость развития зависит от того, насколько активно патогенная бактерия выделяет вредные для организма ферменты, которые приводят в итоге к некрозу тканей.
Диагностика в клинике
Предположить, что у пациента абсцесс лёгкого, можно уже по данным анамнеза. В нашей клинике заболевание подтверждается следующими методами:
- Рентгенография в двух проекциях. Назначается всем пациентам при подозрении на абсцесс. На рентгене в лёгких будет видна капсула с содержимым.
- Компьютерная томография грудной клетки. Позволяет провести дифференциальный диагноз, лучше рассмотреть капсулу с гноем в случае, если рентген недостаточно эффективен или имеется подозрение на эндобронхиальную обструкцию.
- Забор анализов. У пациента берут образцы мокроты, чтобы определить возбудитель абсцесса – бактерия, микробактерия или грибы.
- Бронхоскопия. Позволяет исключить риск обнаружения раковой опухоли, выявить атипичные патогены. В обязательном порядке назначается пациентам, страдающим иммунодефицитом.
- Бакпосев плевральной жидкости.
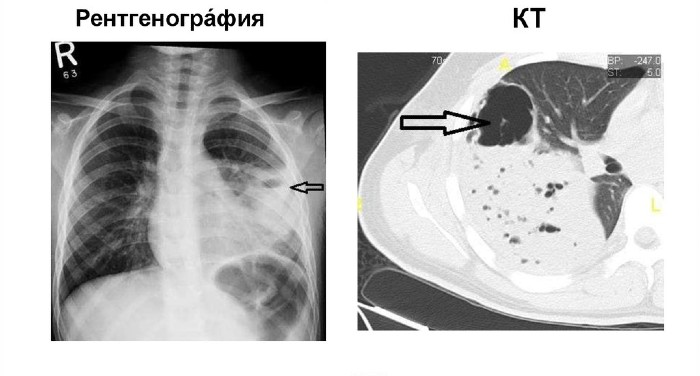
Однако полые капсулы, которые врач может обнаружить при исследовании лёгких, не всегда означают абсцесс. Это могут быть рак, кистозная болезнь, закапсулированные газ или жидкость, саркоидоз, ревматоидный узел и другие заболевания.
При подозрении на анаэробную инфекцию, которая возникла через аспирацию, рентгеноскопия показывает плотное образование в сединичной полости, в котором находятся жидкость или воздух. Проводится обследование в лежачем положении, чтобы детально рассмотреть сегменты верхних и нижних долей на предмет отсутствия иных поражений лёгких и подтвердить инфекционно-воспалительный процесс, вызванный анаэробами.
Если у пациента нет отклика на лечение антибиотиками, имеются аномалии в виде полостных образований, нет высокой температуры, то врач предполагает бронхиальную карциному и отправляет больного на дальнейшее обследование методом бронхоскопии.
Также диагностика включает в себя исследование путём общеклинического анализа крови и мочи, биохимического анализа крови. С их помощью выявляют признаки интоксикации, органную недостаточность, наличие воспалительных процессов.
Для абсцесса легкого, протекающего в острой форме, характерны лейкоцитоз и повышенный уровень СОЭ. При хронической стадии абсцесса количество лейкоцитов будет небольшим, но появится анемия. Также при отделении мокроты и из-за интоксикации теряется белок.
Более чем у 50% больных абсцессом снижен объем циркулирующей крови и появляются отёки.
Лечение абсцесса легкого
В нашей клинике успешно проходит лечение всех стадий.
Острый абсцесс лечится одновременно как консервативной, так и хирургической методикой.
Консервативное лечение при острой стадии необходимо, чтобы поддержать организм больного, подавить патогенные микроорганизмы, обеспечить дренирование очага инфекции и стимулировать восстановительный процесс. Больной находится в отдельной проветриваемой палате, разнообразно питается и получает витамины. Терапия антибиотиками проводится до того момента, пока рентгенография не покажет полное выздоровление. Обычно на это требуется от 3 до 6 недель. Чем тяжелее воспалительный процесс, тем дольше лечение.
Во время тяжелой стадией единственный возможный метод лечения – хирургическое удаление гнойной полости в легком. Однако, во время подготовки к процедуре пациенту также показано консервативное лечение. Оно обеспечивает отток гноя из очага воспаления (бронхоскопия, пункция, дренаж), при помощи антибиотиков снимается воспаление. Необходимо снизить интоксикацию организма, восстановить водно-кислотный баланс и ликвидировать анемию.
После того, как больной прошёл курс консервативной терапии, его отправляют на операцию под общей анестезией, где полость с гноем удаляется хирургическим методом.
Решение о том, как лечить человека с абсцессом легкого, может принять только лечащий врач. Самостоятельное лечение категорически противопоказано.
По клиническим рекомендациям для эффективного восстановления пациенту необходим щадящий постельный режим до момента выписки из больницы.
При выздоровлении рекомендуется полностью отказаться от вредных привычек (курения, употребления алкоголя) и придерживаться здорового образа жизни. Занятия лечебной физкультурой укрепят организм и помешают повторному возникновению заболевания.
В рацион питания необходимо включить как можно больше свежих овощей и фруктов, сухофруктов, продуктов, содержащих клетчатку и другие полезные микроэлементы, исключить вредную пищу. Из напитков стоит выбрать чистую воду или компоты.
Только при соблюдении всех рекомендаций врача можно говорить о полном выздоровлении после абсцесса, когда лёгкие начинают работать с прежней эффективностью.
К какому врачу обратиться
Как правило, при первых признаках заболевания пациент обращается к терапевту, который направляет его к пульмонологу. Самостоятельно диагностировать у себя абсцесс лёгкого сложно: это может быть грипп, ларингит, бронхит, пневмония и другие заболевания органов дыхания, не требующие обследования пульмонологом.
Пульмонолог специализируется на исследовании и лечении болезней всей дыхательной системы и общего состояния организма во взаимосвязи с ними. При необходимости врач направляет пациента на консультацию к онкологу и хирургу.
Возможные осложнения
В случае, когда антибиотик был неверно выбран, а организм ослаблен, или же больной не выполнял все рекомендованные врачом терапевтические меры, или же пытался вылечить абсцесс самостоятельно, возможны осложнения.
Чаще всего развивается хронический абсцесс, плеврит, прорыв гноя в плевральную плоскость, кашель с кровью.
Реже возникают тромбы в артериях лёгкого, пневмония, появление гнойных капсул в других органах – в печени или почках, мозге. Запущенное состояние может привести к кровотечению в легких, острой сердечной недостаточности, острой почечной, гепатиту, синдрому полиорганной недостаточности.
Если у вас есть подозрение, наши специалисты готовы проконсультировать вас по всем вопросам, провести обследование на современной аппаратуре и назначить лечение. Будьте здоровы!
| Вросший ноготь — симптомы и лечение онихокриптоза | К списку статей |
Сообщение Абсцесс легкого появились сначала на Ortomed.info.
]]>