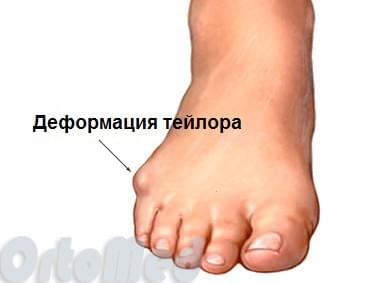
Деформация тейлора или стопа портного
Эти термины применяются к расширению латерального отдела стопы. А именно вальгусное отклонение (кнаружи) пятой плюсневой кости и варусное отклонение (кнутри) мизинца (в сторону 4-го пальца). Часто сопровождается воспалением области 5-го плюснефалангового сустава.
_medium.jpg)
Свое название деформация получила сотни лет назад, когда портные целыми днями сидели и работали со скрещенными ногами, опираясь на наружные края стоп. Постоянное давление на эти области приводило к появлению болезненного нароста в области головки пятой плюсневой кости. Tailor в переводе с английского – портной.
Симптомы деформации тейлора
К симптомам стопы портного относятся следующие проявления:
- Боль;
- Отек;
- Расширение поперечного свода стопы.
- Гиперемия — покраснение в области пястнофалангового сустава;
- Утолщение мягких тканей плюснефалангового сустава;
- Мозоль сбоку или с подошвенной поверхности в проекции головки пятой плюсневой кости.
Эта деформация мизинца на ноге может быть приобретенная так и врожденная. При врожденной деформации Тейлора отмечается увеличенный угол отклонения 5-ой плюсневой кости или деформация самой кости в дистальном отделе по типу коромысла. Или сочетание этих двух факторов. Довольно часто деформация тейлора сочетается с деформацией Hallux valgus, что объясняется врожденной слабостью поперечных межплюсневых связок стопы.
Причины деформации портного
Деформация может быть разделена на:
- посттравматические,
- структурные,
- функциональные причины.
Посттравматическая этиология:
В случае неправильно сросшегося перелома 5-ой плюсневой кости после травмы, естественно возникает деформация. Коррекция такой деформации только хирургическая. Выполняется повторный искусственный перелом (корригирующая остеотомия), задается правильное положение и фиксируется.
Структурная этиология:
Аномалия эмбрионального развития пятой плюсневой кости вызванна незавершенным и несовершенным развитием поперечных межплюсневых связок. Если связки слабые, они не способны удерживать кости в правильном положении. Поэтому отклоняется и первая и пятая плюсневые кости, что приводит к деформации и расширению переднего отдела стопы.
Все это усугубляется давлением на наружный боковой отдел головки пятой плюсневой кости, которое происходит в узкой обуви. Отмечается гиперемия, утолщению мягких тканей плюснефалангового сустава, боль, отек.
Функциональная этиология:
- Неправильная биомеханика ходьбы. При увеличении нагрузки на передний либо наружный отдел стопы.
- Амплитуда движения плюсневой кости примерно 20 ° в горизонтальной плоскости и 35 ° в вертикальной.
- Клинически при деформации отмечается нестабильность пятого луча в подошвенном направлении.
Функциональные причины складываются из четырех факторов:
- Чрезмерная подтаранная пронация;
- Нескомпенсированное варусное положение стопы (косолапие);
- Врожденное подошвенное сгибание пятой плюсневой кости;
- Слабость или врожденное отсутствие межплюсневых мышц.
Не относится к отклонению плюсневой кости – это функциональное увеличение головки пятой плюсневой кости в ответ на нагрузку.
Диагностика деформации тейлора
Клиническая оценка деформации должна включать внимательный осмотр всей ноги. Если имеются какие-то другие деформации, врач отмечает это. Так как они могут быть напрямую или косвенно связаны с деформацией тейлора.
Жалобы пациента зависят от степени деформации мизинца стопы но, как правило, боль или дискомфорт на боковой поверхности плюснефалангового сустава и невозможность носить привычную обувь является основной жалобой.
Врач должен определить какие, структурные или функциональные причины имеет деформация. От этого зависит тактика лечения и методика операции.
В большинстве случаев под кожей пальпируется утолщенная головка плюсневой кости и капсула сустава.
Область сустава может быть воспалена, отечна в результате трения в узкой обуви.
Боль может быть только при ходьбе в жёстких модельных туфлях, а так же — постоянной нетерпимой, даже свободной, широкой, мягкой обуви.
Врач так же оценивает амплитуду движений пятой плюсневой кости по отношению к центральным плюсневым костям.
Рентгенографическое исследование
Для качественной диагностики деформации Тейлора обязательно выполнение рентгенографии стоп.
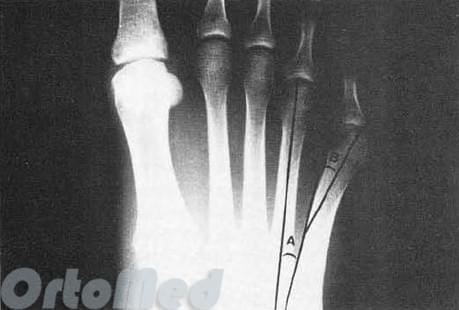
На рентгенограммах необходимо оценить:
- Деформирована ли сама плюсневая кость;
- Увеличен ли угол между четвертой и пятой плюсневыми костями;
- Повышен ли угол бокового отклонения;
- Увеличена ли головка пятой плюсневой;
- Имеется ли артроз 5-го плюснефалангового сустава;
- Исключить последствия перелома, о котором пациент может даже не знать или не помнить.
Результаты исследований показали, что нормальный угол между вторым и пятым лучами примерно 16° ± 2°, а нормальный угол между четвертым и
пятый лучи примерно 8°± 1°. Если угол отклонения больше, это рассматривается как патология.
Боковые искривление головки пятой плюсневой по типу коромысла — еще один критерий в оценке рентгенографической картины деформации портного.
Угол отклонения измеряется по линиям, проведенным через середину головки и шейки пятой плюсневой кости, и по медиальному краю проксимального её отдела (рис. 3).
Нормальный угол отклонения головки пятой плюсневой кости примерно 2,5°, При деформации тейлора врачи отмечают угол отклонения 8° в среднем, что является показанием для коррекции.
Консервативное лечение и профилактика деформации тейлора
Обычно лечение «стопы портного» начинают с безоперационных методов. Все консервативные методы могут быть направлены только на купирование болевого синдрома и уменьшение воспаления, так как саму деформацию можно убрать только хирургическим путем.
- Подстраиваемся под стопу. Подбирать обувь нужно исходя из поперечного размера собственной стопы. Обувь должна быть с широким носком. Узкая обувь на каблуке провоцирует боль, отек воспаление. Это все понимают, но зачастую не могут отказаться от модельной обуви, особенно женщины. И прибегают к операции, подстраивая стопу под модную обувь.
- Уменьшение боли и воспаления. Обезболивающие негормональные препараты: «Найз», «Нимесил» и др.
- Блокада. В «упорных» случаях для лечения воспаления тканей вокруг сустава применяют местные инъекции кортикостероидов.
- Силиконовые или тканевые вставки в обувь. Защищают область головки пятой плюсневой кости от натирания обувью и уменьшают боль.
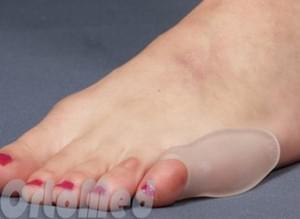
- Гипотермия местная. Для уменьшения боли и воспаления можно прикладывать к воспаленному суставу пакет со льдом через тонкое полотенце. В течение 20 минут с перерывом 30 минут, 3-4 раза.
Хирургическое лечение (Коррекция деформации тейлора)
В идеале, при рассмотрении и планировании операции по коррекции деформации пятой плюсневой важно определить уровень остеотомии и метод фиксации отломков. При деформации самой плюсневой кости по типу коромысла, остеотомию необходимо выполнять ближе к головке плюсневой кости. Если деформация за счет отклонения всего пятого луча, коррекцию необходимо проводить от средней трети диафиза.
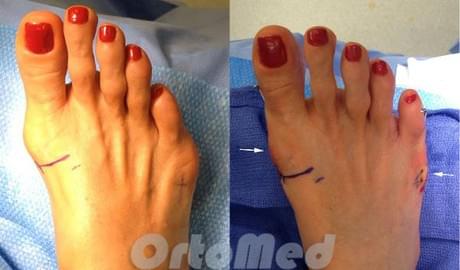
Операция по коррекции деформации Тейлора состоит из нескольких этапов:
- Экзостозэктомия — удаление экзостоза головки пятой плюсневой кости (рис. 31-2). Проводится, как правило, в сочетании с удалением части гипертрофированной и воспаленной капсулы сустава.
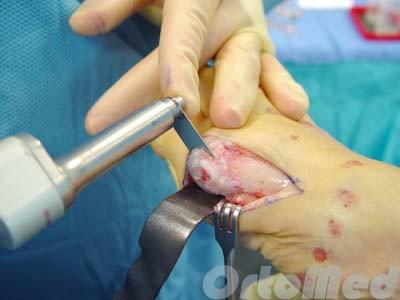
- Остеотомия пятой плюсневой кости
- Фиксация отломков в желаемом положении титановыми спицами или винтами (рассасывающимися или титановыми). Другие фиксаторы при данной операции, как правило, не используются.
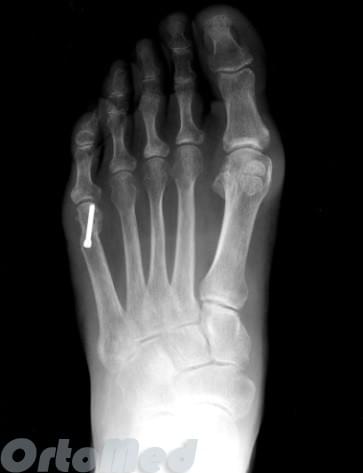
После операции пациенты носят специальную послеоперационную обувь 4-6 недель. Для того чтобы фиксированные фрагменты срастались и не смещались под нагрузкой при ходьбе.
Разные уровни, формы и причины деформации требуют разного хирургического подхода.
Чем проксимальнее остеотомия, тем больший угол можно скорректировать.
Осложнения после операции (при нарушении техники или несоблюдении пациентом строгих рекомендаций)
- Медленное сращение;
- Несращение;
- Повреждение соседних структур;
- Рецидив деформации.
| Операция — устранение деформации тейлора | Цена, руб |
|---|---|
| Корригирующая остеотомия (открытым методом) | от 34 000 |
| Корригирующая остеотомия (чрескожный метод) | от 38 000 |
| Проводниковая анестезия | от 3000 |
| Перевязка, снятие швов | от 500 |
| Деформация Хаглунда | К списку статей | Молоткообразная деформация пальцев |

